麻醉的目的是在外科手術過程中,使病人沒有疼痛感,甚至沒有任何知覺情況下,順利完成手術,術後可以即時回復術前狀態。麻醉有一定程度的風險,主要與病人本身潛在疾病(例如心血管疾病、肺功能不佳、糖尿病)、先天條件(例如年紀較大或年小幼童)及不同手術方式有關,基本上需先做手術前評估,並依年齡、體重、過敏史、手術部位及不同病人情況選擇合適的麻醉方式,以降低可能發生的麻醉風險。
男性泌尿生殖器官相關手術,包括包皮、陰莖、陰囊、睪丸、副睪丸、輸精管等的麻醉方式,本院採用新式雙重局部麻醉,結合注射式及浸潤式局部麻醉的優點,可以有效延長麻醉時間,降低麻醉風險,術後即可立即返家。
新式雙重局部麻醉 (本院採用)
一般局部麻醉方式可分為注射式及浸潤式兩大類,臨床上以注射式局部麻醉為主。手術前不需禁食及放置導尿管,麻醉時即直接在手術區域附近注射麻醉藥物,阻斷神經傳導以達到手術中無痛的目的,有效麻醉時間約30分鐘至一小時。局部麻醉因使用簡單方便,影響身體區域範圍很小,效果作用快且副作用少,作用時間較短,相較其他麻醉方式安全,承受的風險最低,發生嚴重併發症的機會極小,致死率幾乎為零。因此局部麻醉適用於手術部位較小且較表淺的手術;如果評估病人接受半身麻醉或全身麻醉的風險程度高,局部麻醉技術純熟,可考慮使用局部麻醉取代半身麻醉或全身麻醉,以降低麻醉風險。
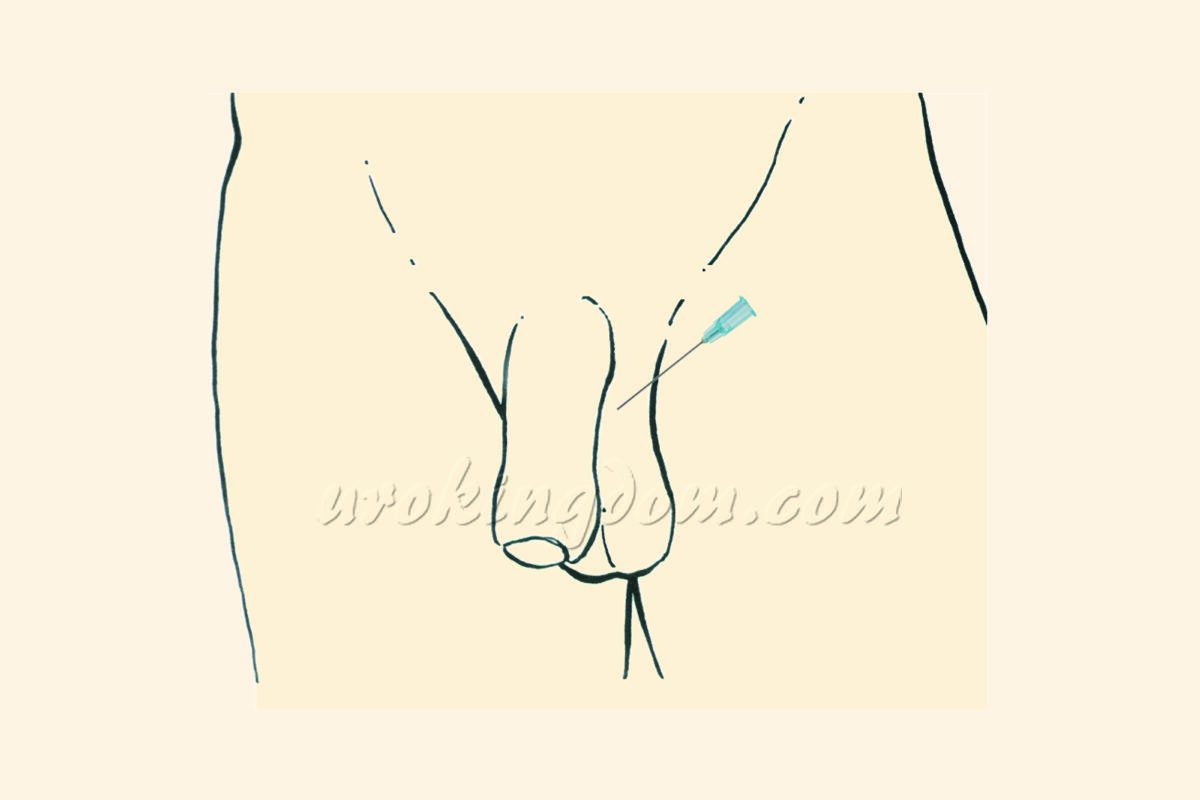
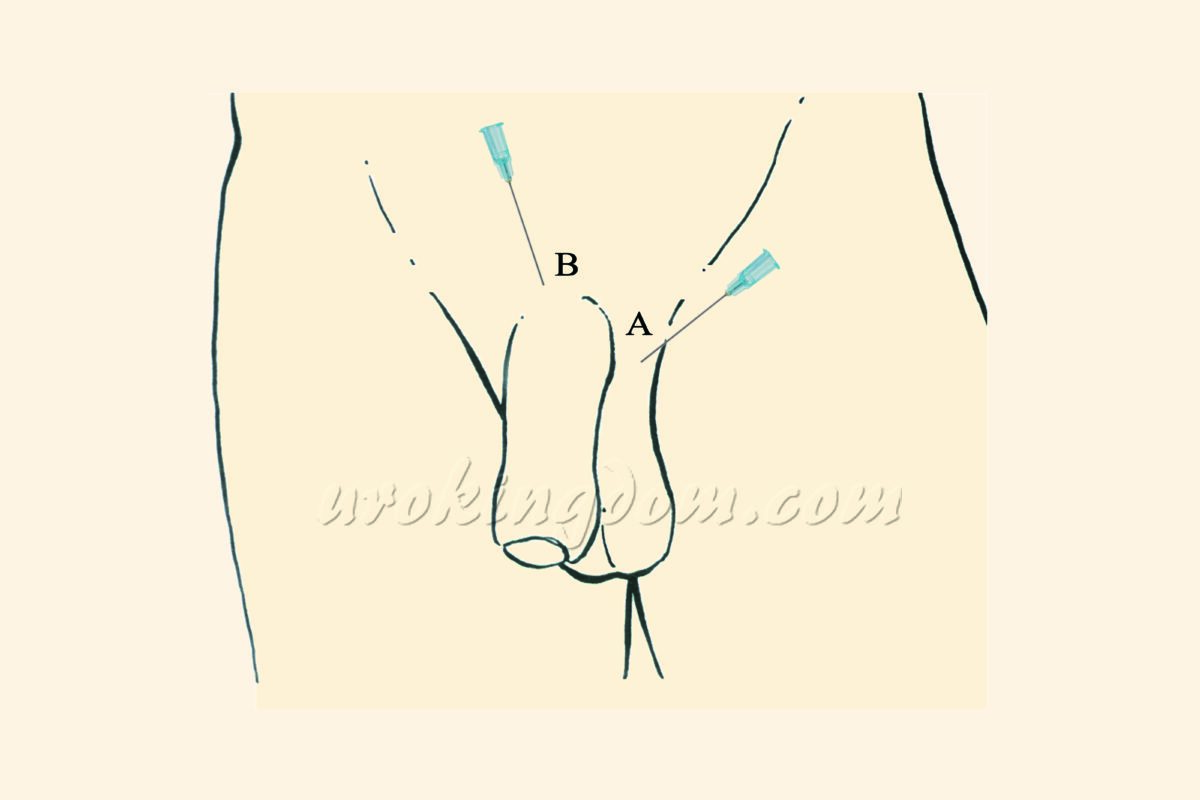
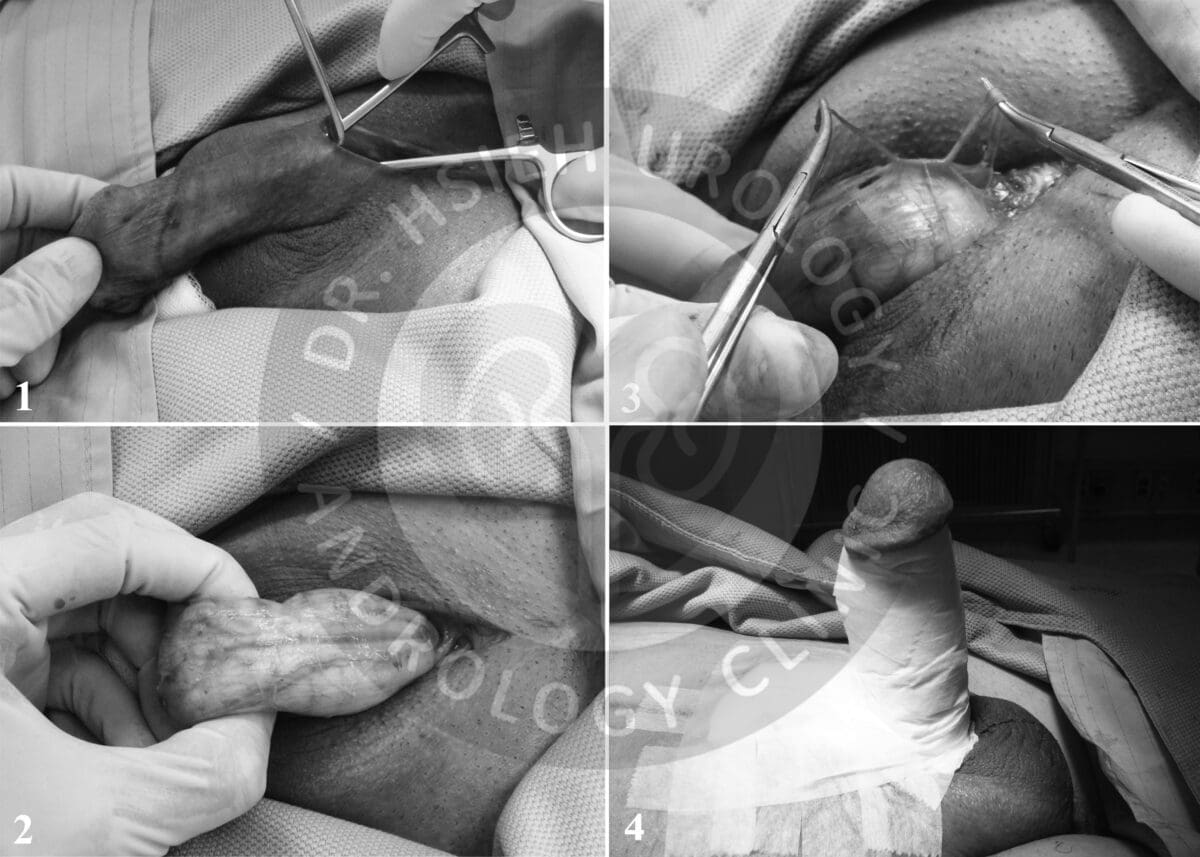
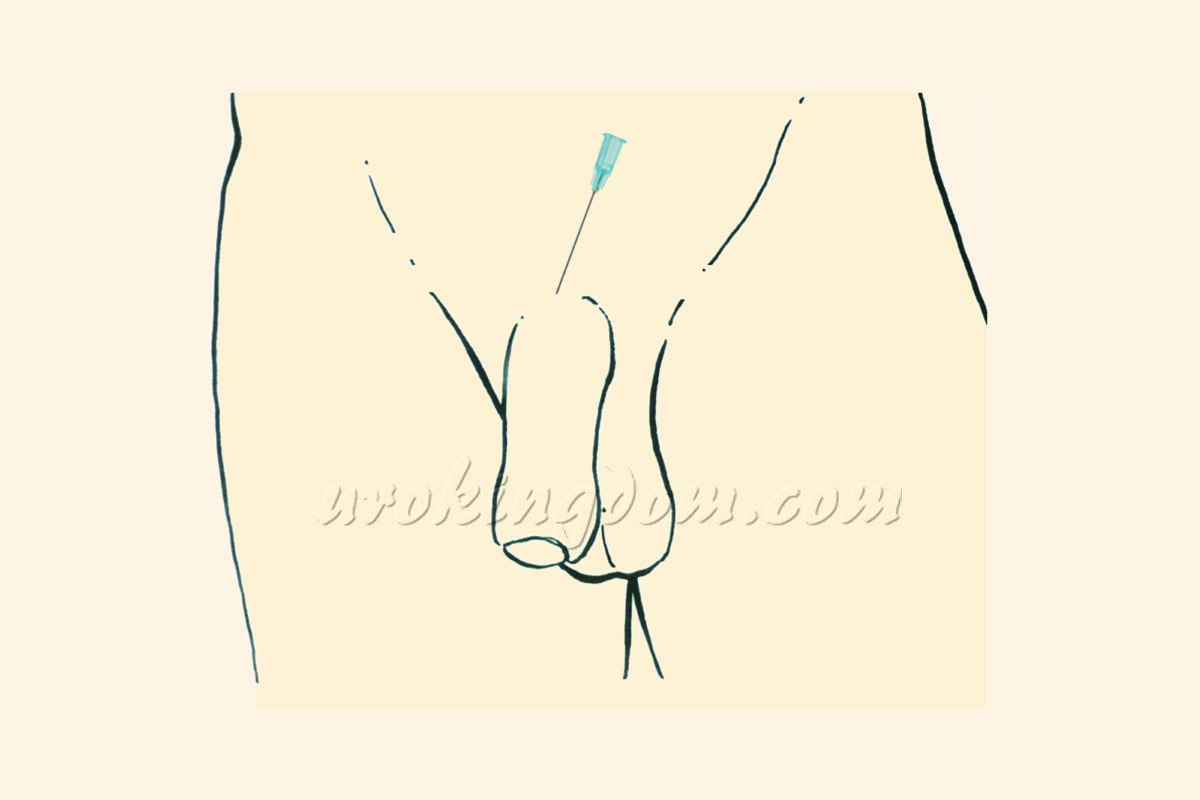
新式雙重局部麻醉方式結合注射式及浸潤式局部麻醉的優點,可以有效延長麻醉時間,降低麻醉風險。開始手術前先執行雙重局部麻醉,以含少量腎上腺素的利多卡因(lidocaine)局部麻醉液,在手術區域附近執行局部麻醉注射(圖一),阻斷相關神經的傳導,以完成手術部位麻醉,可以延長有效麻醉時間達4-6小時,輔助相關手術順利進行。
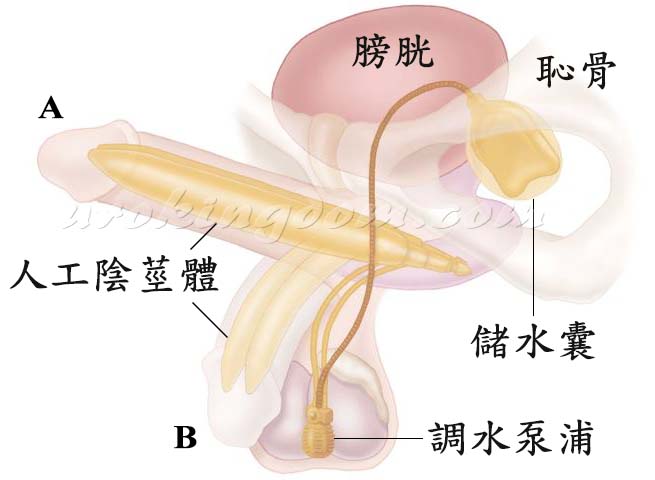
運用新式雙重局部麻醉方式,手術過程清醒不會痛,可以滑手機、使用藍芽耳機(圖二)。手術醫師得以在沒有時間壓力下,完成精微細緻的手術,相對降低手術的可能併發症及減少術後疼痛,提升手術品質。當天手術後不需留下觀察或住院,即可自由行走返家休息。此項新式雙重局部麻醉方式應用於本院施行的泌尿生殖器官相關手術,包括顯微包皮環切手術、輸精管結紮手術、人工睪丸植入手術、人工陰莖植入手術、改良式陰莖靜脈截除手術、陰莖背神經阻斷手術、陰莖彎曲矯正手術、精索靜脈曲張手術、甚至鄰近區域的顯微疝氣修補手術等,差異只在於不同手術的麻醉部位不同,均可以降低麻醉風險,進行手術相對安全。

男性泌尿生殖器官相關手術的麻醉方式,傳統上通常採用半身麻醉或全身麻醉,可能的副作用及麻醉風險較高,術後需留下觀察或住院休養。
半身麻醉
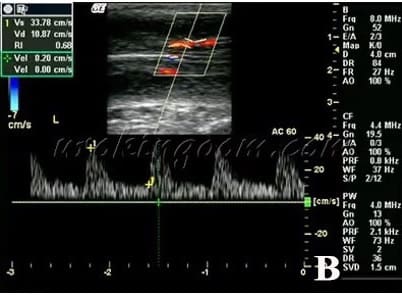
包括脊椎麻醉(spinal anesthesia)及硬脊膜外腔麻醉(epidural anesthesia)。將麻醉藥物注入脊髓腔內或硬脊膜外,達成神經阻斷及手術中止疼痛的目的(圖三),病人在過程中是清醒的,通常適用於下腹部或下肢的手術,例如泌尿系統手術、婦產科手術、疝氣手術等。脊髓麻醉注入麻醉藥物後,不易再調節麻醉部位的高度,麻醉時間持續約2小時,不適合更長時間的手術。硬脊膜外腔麻醉執行的技術因難度較高,適用於較長時間的手術,對呼吸功能及血壓變化的影響較小。臨床上有時也可用於術後止痛。

圖三:將麻醉藥物注入脊髓腔內或硬脊膜外,達成神經阻斷及手術中止疼痛的目的。
半身麻醉可能發生的副作用包括尿滯留、神經損害、感染等,但都少見。另有可能發生硬脊膜穿刺後頭痛(spinal headache), 典型的症狀是坐起來會頭痛,但躺 下後狀況會改善;嚴重時可能會伴有耳鳴、視覺模糊及複視。頭痛通常是在術後一至二天內發生,因為腦脊髓液經穿刺孔持續漏出,腦脊液壓力降低導致腦膜血管和腦神經受到牽扯,需持續臥床休息復原。
全身麻醉
全身麻醉採用吸入性麻醉氣體合併點滴注射藥物方式,借助醫療儀器及器材幫助呼吸,使病人進入安眠、無知覺的狀態,在肌肉放鬆狀態下進行外科手術。通常包含經氣管插管全身麻醉(endotracheal general anesthesia)、面罩式全身麻醉(general anesthesia with mask) 及靜脈注射全身麻醉(intravenous general anesthesia)。全身麻醉後可能出現的症狀包括喉嚨痛、頭痛、聲音吵啞、暈眩、頭暈、噁心、嘔吐及疲倦等,一般在幾天內逐漸復原。
一、靜脈注射全身麻醉亦稱為舒眠麻醉,主要經由靜脈點滴注射麻醉藥物,使用氧氣面罩來輔助呼吸並給予氧氣,以達成手術中舒眠及止痛效果(圖四)。靜脈注射全身麻醉甦醒較為快速,醒來後不會有咽喉不適症狀;但是因為麻醉藥物作用,可能會有暫時的全身無力、頭暈、嘔吐咳嗽、痰多等症狀。所以需在恢復室觀察生命徵象(呼吸、心跳、血壓、血氧濃度等),約 30-60分鐘待生命徵象穩定後,再返家或病房休息。但是如果手術時間延長,所需要的麻醉藥物亦較多,對於維持呼吸道暢通的安全性不如以上另兩種全身麻醉方式,可能會影響病患手術後甦醒時間及增加麻醉風險;如有特殊情況,較易措手不及發生危險。因此主要適用於手術時間短的手術。

圖四:麻醉醫師經由點滴注射麻醉藥物,使用氧氣面罩來輔助呼吸並給予氧氣,以達成手術中止痛、舒眠的效果。麻醉後不會產生咽喉不適,麻醉甦醒也較為快速。
二、面罩式全身麻醉主要透過面罩(face mask)來維持呼吸,同時給予麻醉氣體及靜脈藥物,以達成止痛、安眠及肌肉鬆弛的效果。當病患麻醉意識消失後,舌頭根部可能下沉,較不易維持呼吸道暢通而增加風險;喉頭罩(laryngeal mask)可以改善此情況。另外若面罩與病患臉部密合度不夠時,容易發生麻醉氣體外洩,使手術室受到污染。相對於氣管插管全身麻醉所需的藥物較少,主要適用於手術時間不長的手術。常見的不適感包括噁心、嘔吐等。適用於手術時間較短的手術。
三、氣管插管全身麻醉:麻醉醫師經由點滴注射麻醉藥物,在病人睡著後,將一根維持呼吸道順暢用的氣管內管放置到氣管內,並且接上麻醉機器,持續給予吸入性麻醉氣體,依需要配合靜脈注射給藥以達成手術中足夠的止痛、睡眠及肌肉鬆弛效果(圖五)。適用於頭頸、胸、腹部等需要較長手術時間及特殊姿勢的重大手術,麻醉的風險通常較其他麻醉方式高。

圖五:麻醉醫師經由點滴注射麻醉藥物,在病人睡著後,將一根維持呼吸道順暢用的氣管內管放置到氣管內,並且接上麻醉機器,持續給予吸入性麻醉氣體,依需要配合靜脈注射給藥以達成手術中足夠的止痛、睡眠及肌肉鬆弛效果。
結語
新式雙重局部麻醉方式使用簡單方便,阻斷手術部位的神經傳導,影響身體區域範圍最小,作用效果快且副作用少,延長有效麻醉時間,手術過程清醒無痛,不影響心肺功能,相較於其他麻醉方式更安全,承受的麻醉風險最低;同時降低手術的可能併發症及減少術後疼痛,提升手術品質。當天手術後不需留下觀察或住院,即可自由行走返家休息,復原迅速、將日常工作影響程度降至最低。
即使局部麻醉有諸多優點,但是麻醉技術難度較高,手術前仍需先做基本的術前評估,並依不同病人的情況選擇合適的麻醉方式,以降低可能發生的麻醉風險,順利完成手術。
期刊論文
- Hsu GL, Hsieh CH (謝政興), Chen HS, Ling PY, Wen HS, Liu LJ, Chen CW, Chua C. The advancement of pure local anesthesia for penile surgeries: can an outpatient basis be sustainable (純粹局部麻醉施行陰莖手術的新進展)? Journal of Andrology. 28(1):200-205, 2007.
- Hsu GL, Hsieh CH (謝政興), Wen HS, Hsieh JT, Chiang HS. Outpatient surgery for penile venous patch with the patient under local anesthesia (局部麻醉門診手術:陰莖靜脈皮瓣補綴手術矯正陰莖彎曲). Journal of Andrology. 24(1):35-9, 2003.
- Hsu GL, Hsieh CH (謝政興), Wen HS, Chen SC, Chen YC, Liu LJ, Mok MS, Wu CH. Outpatient penile implantation with the patient under a novel method of crural block (以新的陰莖腳局部麻醉方法施行陰莖植入門診手術). International Journal of Andrology. 27:147-51, 2004.
- Hsu GL, Zaid UX, Hsieh CH (謝政興), Huang SJ. Acupuncture assisted local anesthesia for penile surgeries (針灸輔助局部麻醉下施行陰莖手術). Translational Andrology and Urology. 2(4):291-300, 2013.